
Compoziția fluidului peritoneal, funcțiile, cultura și analiza

lichid peritoneal este un ultrafiltrat de plasmă, cunoscut și sub numele de lichid ascitic. Acumularea acestui lichid în cavitatea peritoneală se numește ascită, care poate fi cauzată de ciroză hepatică, procese neoplazice, insuficiență cardiacă congestivă, peritonită tuberculoasă sau piogenă, pancreatită sau nefroză, printre altele..
Lichidul peritoneal se poate acumula datorită unui dezechilibru între presiunea hidrostatică și cea oncotică, modificând volumul dintre compartimentele intravasculare și extravasculare..
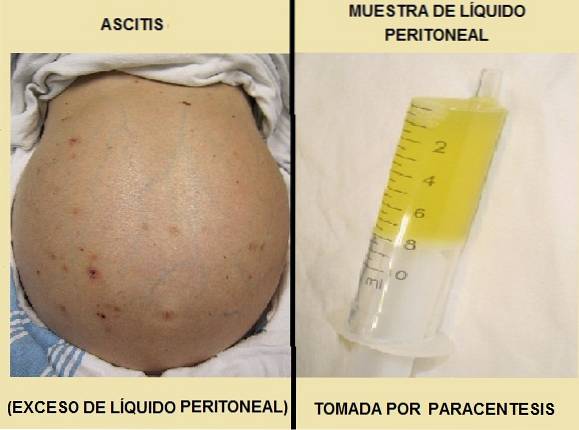
În funcție de rezultatele studiilor, este posibil să se determine dacă este un transudat sau un exudat și, prin urmare, elucidați posibila cauză a ascitei..
Indice articol
- 1 Compoziție
- 2 Funcții
- 3 Unde este produs?
- 4 Ce este transudatul și exsudatul? Cum își au originea?
- 4.1 Transudat
- 4.2 Exsudat
- 5 De ce studiezi?
- 6 Cultivare
- 6.1 Colectarea probelor
- 6.2 Semănat
- 7 Analiza citochimică
- 8 valori normale (transudate)
- 8.1 Aspect fizic
- 8.2 Studiu biochimic
- 8.3 Studiu citologic
- 9 Valori patologice (exsudat)
- 9.1 Aspecte fizice
- 9.2 Studiu biochimic
- 9.3 Studiu citologic
- 10 Patologii
- 10.1 Ascita chilosa
- 10.2 Peritonită bacteriană
- 10.3 Bacteriazită
- 10.4 Peritonită tuberculoasă
- 11 Referințe
Compoziţie
Lichidul peritoneal normal este un transudat. Se caracterizează printr-o concentrație scăzută de proteine, glucoză similară cu plasma, puține leucocite, fără cheaguri de fibrină și globule roșii sunt rare sau absente..
De asemenea, conține concentrații foarte scăzute ale unor enzime, cum ar fi: lactat dehidrogenază (LDH), adenozin deaminază (ADA), amilază.
Caracteristici
Lichidul peritoneal este situat în cavitatea peritoneală și este delimitat între membrana peritoneală viscerală și membrana peritoneală parietală..
Funcția lichidului peritoneal este de a lubrifia membrana peritoneală parietală și viscerală, evitând fricțiunea organelor din cavitatea abdominală..
Pe de altă parte, membrana peritoneală funcționează ca un filtru, adică este semipermeabilă și menține un echilibru cu fluxul de fluid extracelular..
În condiții normale, lichidul peritoneal care difuzează în cavitatea peritoneală este apoi reabsorbit în ganglionii limfatici subdiafragmatici. Aceasta menține un echilibru între cantitatea produsă și cea care este reabsorbită..
Unde se produce?
Membrana peritoneală acoperă cavitatea abdominală. Aceasta are o frunză viscerală și parietală.
Primul are o suprafață mai mare și este alimentat de arterele mezenterice și continuă spre vena portală, în timp ce peritoneul parietal are o suprafață mai mică și este alimentat în principal de arterele și venele peretelui abdominal..
Transdiafragmatic există un drenaj constant al circulației limfatice care absoarbe lichidul.
Când există o creștere a presiunii portale, împreună cu o creștere a reabsorbției renale de sodiu, volumul plasmatic crește, ceea ce duce la producerea de exces de limfă.
Lichidul peritoneal acumulat trebuie analizat din punct de vedere fizic, biochimic și citologic. Aceste caracteristici vor determina dacă este un transudat sau exudat.
Ce este un transudat și un exudat? Cum își au originea?
Transudat
Transudatul este pur și simplu acumularea de lichide, fără inflamație și / sau infecție. Adică, nu există modificări semnificative în compoziția sa. De asemenea, nu există implicarea peritoneului. Exemplu de ascită cu o caracteristică a transudatului: ascită cardiacă, ascită datorită sindromului nefrotic și ascită datorită cirozei.
În general, excesul de lichid cu caracteristici transudate este cauzat de o scădere a proteinelor plasmatice (hipoproteinemie), care are ca rezultat o reducere a presiunii osmotice și o creștere a permeabilității capilare și a presiunii venoase. Toate acestea cresc retenția de apă în timp ce presiunea limfatică scade..
În cele din urmă, obstrucția circulației limfatice provoacă exces de lichid în cavitatea peritoneală. Volumul poate fi de până la câțiva litri, ceea ce distensează semnificativ abdomenul pacientului.
Exudat
La exudați există nu numai acumularea de lichid, ci și alți factori care modifică drastic compoziția fluidului peritoneal..
La exudați, pe lângă obstrucția limfatică, există o implicare directă a peritoneului, care se poate datora: unui proces infecțios și inflamator sau infiltrării sau necrozei. Infecțiile pot fi cauzate de bacterii, ciuperci, viruși sau paraziți.
Exemple de ascită cu lichid cu caracteristici exudate sunt: ascita pancreatică, carcinomul peritoneal și tuberculoza peritoneală, printre altele..
Ce studiază?
Lichidul peritoneal ar trebui studiat pentru a determina etiologia excesului de lichid din cavitatea peritoneală. Prelevarea se face printr-o procedură numită paracenteză..
Lichidul peritoneal poate fi efectuat următoarele studii: analiză citochimică, Gram, BK, cultură și biopsie.
Analiza citochimică clarifică dacă vă aflați în prezența unui transudat sau exudat. Stabilirea acestei diferențe este de o importanță crucială pentru a cunoaște cauzele posibile și a stabili o procedură terapeutică precisă care trebuie urmată..
Pe de altă parte, fluidul peritoneal este steril prin natură, prin urmare, nu ar trebui să conțină niciun tip de microorganisme.
În acest sens, Gram este un instrument rapid pentru a testa posibilitatea unei infecții, fiind util în special în peritonita secundară. La rândul său, BK poate ajuta la diagnosticul rapid al tuberculozei peritoneale, în timp ce cultura este studiul care confirmă existența sau absența infecției.
Cultură
Prelevarea de probe
Se iau 20-50 ml de probă în funcție de numărul de analize indicate. 10 ml trebuie inoculați într-o sticlă de hemocultură pentru microorganisme aerobe și 10 ml într-o sticlă de hemocultură pentru anaerobi..
Restul probei de lichid peritoneal se depune în mai multe tuburi sterile pentru a efectua Gram și BK, citochimice etc..
Semănat
Sticlele de hemocultură sunt incubate timp de 24-48 de ore. Conținutul sticlei trebuie să fie însămânțat în medii de cultură îmbogățite, cum ar fi: agar de sânge și agar de ciocolată, unde cresc majoritatea microorganismelor.
De asemenea, pot fi atașate o placă Mac Conkey pentru negativele Gram și o placă de agar Sabouraud pentru cercetarea fungică..
Dacă se suspectează tuberculoza peritoneală, proba poate fi colectată într-un tub steril și de acolo inoculat direct pe mediul Löwenstein-Jensen..
Analiza citochimică
Proba este colectată în tuburi sterile. Analiza citochimică include aspectele fizice, analiza biochimică și studiul citologic.
Parametrii observați în studiul fizic sunt: aspectul lichidului, culoarea, densitatea. Studiul biochimic de bază include glucoza, proteinele și LDH. Cu toate acestea, pot fi atașați alți metaboliți, cum ar fi: amilaza, albumina, ADA, printre altele..
Valori normale (transudate)
Aspectul fizic
Densitate: 1.006-1.015.
Aspect: transparent.
Culoare: galben deschis.
Studiu biochimic
Reacția Rivalta: negativă.
Proteine: < de 3 g%.
Albumină: < de 1,5 g/dl.
Glucoza: normală, similară cu plasma.
LDH: scăzut (< 200 UI/L).
Amilază: valoare similară sau mai mică decât plasma.
ADA: < 33 U/L.
Fibrinogen: absent.
Coagulare: niciodată.
Studiu citologic
Numărul de celule: < 3000 cel/mm3
Celule neoplazice: absente.
Bacterii: absente.
Leucocite: puține.
Globule roșii: rare.
Valori patologice (exsudat)
Aspecte fizice
Densitate: 1,018-1,030.
Aspect: tulbure.
Culoare: galben închis sau albicios.
Studiu biochimic
Reacția Rivalta: pozitivă.
Proteine:> 3 g%.
Albumină:> 1,5 g / dl.
Glucoza: scăzută.
LDH: crescut, în special în procesele neoplazice (> 200 UI / l).
Amilaza: crescută în caz de pancreatită.
ADA (enzimă adenozin deaminază):> 33 U / L în cazul ascitei tuberculoase.
Bilirubină: crescută (indicată numai atunci când culoarea lichidului este galben închis sau maro).
Fibrinogen: prezent.
Coagulare: frecventă.
Studiu citologic
Numărul de celule:> 3000 celule / mm3
Celule neoplazice: comune.
Bacterii: comune.
Leucocite: abundente.
Globule roșii: variabile.
Patologii
Ascita chiloasă
S-a observat că fluidul peritoneal poate deveni tulbure, alb (chilos), dar cu număr scăzut de celule. Acest lucru se datorează administrării anumitor medicamente antagoniste ale calciului, cum ar fi: lercanidipină, manidipină, dihidropiridine, nifedipină, fără infecție asociată..
Ascita chiloasă (creșterea trigliceridelor și a chilomicronelor) poate avea alte cauze, precum: neoplasme, sindrom nefrotic, pancreatită, ciroză hepatică, printre altele. Se mai numește ascită limfatică..
Peritonită bacteriană
Dacă lichidul este tulbure și există un număr mare de leucocite, ar trebui luată în considerare peritonita. Peritonita poate fi spontană, secundară sau terțiară.
Peritonita spontană sau primară este produsă de microorganisme care provin dintr-o translocație bacteriană (trecerea bacteriilor din intestin în ganglionii mezenterici). Acesta este modul în care bacteriile trec în limfă, lichidul peritoneal și circulația sistemică..
Acest proces este favorizat de o creștere semnificativă a microbiotei intestinale, o creștere a permeabilității mucoasei intestinale și o scădere a imunității locale și sistemice..
Peritonita bacteriană apare într-un procent mare la pacienții cu ciroză hepatică.
Cel mai izolat microorganism este Escherichia coli, cu toate acestea, sunt disponibile altele, cum ar fi: Staphylococcus aureus, Enterobacter cloacae, Klebsiella pneumoniae, Enterococcus faecalis, Enterococcus faecium, printre alții.
Peritonita secundară este cauzată de trecerea conținutului septic în cavitatea peritoneală printr-o fisură din peretele gastro-intestinal. Cauzele ruperii peretelui pot fi traumatice, post-chirurgicale, perforarea ulcerului gastric, apendicita acută, printre altele..
În timp ce peritonita terțiară este dificil de diagnosticat. Poate fi cauzată de peritonită primară sau secundară nerezolvată sau persistentă. Ocazional, bacteriile sau ciupercile slab patogene sunt izolate, dar fără a găsi focalizarea infecțioasă primară. Poate fi, de asemenea, difuz, fără un agent infecțios.
Peritonita terțiară are un prognostic slab, de obicei are o mortalitate ridicată în ciuda instalării unui tratament agresiv.
Bacteriazită
Prezența bacteriilor în lichidul peritoneal cu un număr scăzut de celule albe din sânge. Poate fi din cauza apariției peritonitei bacteriene spontane sau a unei infecții secundare cu origine extraperitoneală.
Peritonită tuberculoasă
Cauza principală este tuberculoza pulmonară anterioară. Se crede că poate afecta peritoneul în principal prin diseminare limfatică și în al doilea rând pe cale hematogenă.
Mycobacterium tuberculosis poate ajunge la intestin prin înghițirea sputei infectate. Aceasta implică submucoasa intestinală, nodurile intramurale, regionale și mezenterice..
Referințe
- Moreiras-Plaza M, Fernández-Fleming F, Martín-Báez I, Blanco-García R, Beato-Coo L. Fluid peritoneal nebulos neinfecțios secundar lercanidipinei. Nefrologie, 2014; 34 (5): 545-692. Disponibil la: revistanefrologia.com.
- Espinoza M, Valdivia M. Eficacitatea diagnosticului albuminei în lichidul de ascită. Pr. Gastroenterol, 2004; 24 (1): 127-134. Disponibil la: scielo.org.
- Suárez J, Rubio C, García J, Martín J, Socas M, Álamo J, și colab. Prezentarea atipică a tuberculozei peritoneale: caz clinic diagnosticat prin laparoscopie. Rev. esp. bolnav săpa. 2007; 99 (12): 725-728. Disponibil la: scielo.org.
- Hurtado A, Hurtado I, Manzano D, Navarro J, Cárceles E, Melero E. Fluid tulbure pe dializă peritoneală. Nefrol bolnav 2015; 18 (Supliment 1): 88-89. Disponibil la: scielo.isciii.
- Holguín A, Hurtado J, Restrepo J. O privire actuală asupra peritonitei bacteriene spontane. Rev Col Gastroenterol, 2015; 30 (3): 315-324. Disponibil la: Scielo.org.
- Rodríguez C, Arce C, Samaniego C. Peritonită acută secundară. Cauze, tratament, prognostic și mortalitate. Cir. Parag, 2014; 38 (1): 18-21. Disponibil la: scielo.iics.
- Martín-López A, Castaño-Ávila S, Maynar-Moliner F, Urturi-Matos J, Manzano-Ramírez A, Martín-López H. Peritonită terțiară: la fel de dificil de definit pe cât este de tratat. Rev Chirurgie spaniolă, 2012; 90 (1): 11-16. Disponibil la: Elsevier.es



Nimeni nu a comentat acest articol încă.