
Simptome, cauze, tratamente ale abcesului hepatic
abces hepatic este o colecție de puroi înconjurat de o capsulă fibroasă în ficat. Este rezultatul oricărui proces infecțios care duce la distrugerea secundară a parenchimului (țesutului) și a stromei (structurii) ficatului.
Diverse germeni sunt implicați în originea sa, fiind mai frecvente la bărbați și între 30 și 60 de ani. Apare cel mai frecvent în țările tropicale. Se poate prezenta ca un singur abces sau abcese multiple, iar în până la 90% din cazuri implică lobul drept al ficatului.
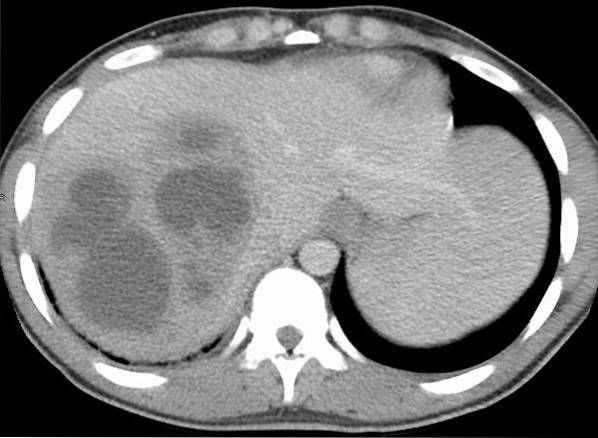
De James Heilman, MD [CC BY-SA 4.0 (https://creativecommons.org/licenses/by-sa/4.0)], din Wikimedia Commons
În evoluția sa clinică, are o mortalitate moderată (2-12%) și poate compromite grav viața pacientului, având un rezultat general fatal dacă nu este diagnosticat și tratat prompt și adecvat..
Prognosticul și tratamentul acestuia depind de germenii implicați, intervenția chirurgicală fiind necesară în aproape toate cazurile complicate pentru rezolvarea sa definitivă..
Indice articol
- 1 Simptome
- 2 Cauze
- 2.1 Abces hepatic piogen
- 2.2 Abcesul ficatului amebic
- 2.3 Abcesul ficatului fungic
- 3 Diagnosticul
- 4 Complicații
- 5 Prognoza
- 6 Tratament
- 7 Referințe
Simptome
Simptomele pe care le prezintă o persoană cu abces hepatic sunt diverse, iar severitatea acestora va fi legată de agentul care produce abcesul, timpul de evoluție și integritatea sistemului imunitar.
Acestea vor fi instalate într-o perioadă variabilă între 2 și 4 săptămâni, fiind mai severe și mai rapide în prezentarea lor cu cât persoana este mai tânără. În general vom găsi:
- Febra (cu sau fără frisoane). În funcție de severitatea agentului cauzal. Aproape inexistent în micoze; moderată până la mare în amebiază; severă în abcesele piogene.
- Durere abdominală. De debut progresiv, localizat pe partea dreaptă (care implică rareori întregul abdomen), de intensitate variabilă, de natură opresivă sau înjunghiată, continuu, fără atenuare și exacerbare prin mișcări.
- Pierderea rapidă și involuntară în greutate.
- Transpiră noaptea.
- Îngălbenirea pielii (icter) cu sau fără mâncărime însoțitoare (mâncărime).
- Greață și / sau vărsături.
- Scaune de culoare argilă. Produs al scăderii metabolismului bilirubinei de către ficat.
- Urină tulbure sau colorată, de obicei maro până la negru (arată ca cola).
- Slăbiciune generală.
Simptomele vor fi mai puțin floride la vârstnici. Dacă abcesul este situat sub diafragmă, pot coexista simptome respiratorii precum tuse și dureri pleuritice care iradiază către umărul drept.
Este frecvent găsit un istoric de colecistectomie (îndepărtarea vezicii biliare), calculi biliari (calculi biliari), consum de alcool și diabet.
Cauze
Cauza abcesului hepatic este o infecție la nivel hepatic. Originea acestei infecții poate fi:
- Biliar (40%), din cauza pietrelor, stenozei sau neoplasmelor și apare ascendent, de la vezica biliară la ficat.
- Portal (16%), secundar unui proces infecțios într-un alt organ intraabdominal, după cum se dovedește în cazurile de apendicită, diverticulită sau boală inflamatorie intestinală care compromite circulația venoasă portală.
- Infecția unei structuri vecine (6%), cum ar fi vezica biliară sau colon, și prin contiguitate se răspândește direct în ficat.
- Bacterii de orice origine (7%).
- Traumatism hepatic (5%), dezvoltând anterior un hematom care se infectează secundar.
- Criptogen (26%), infecții de origine obscură sau necunoscută.
Abcesele pot fi simple (60-70%) sau multiple (30-40%). În funcție de germenii implicați, putem împărți abcesele hepatice în trei grupe mari:
- Pyogenic (bacterian)
- Amebian
- Micotic.
Nu există statistici concludente cu privire la prevalența uneia sau alteia, deoarece depinde de locul în care a fost realizat studiul, majoritatea fiind de tip piogen în țările dezvoltate și de tip amibic în țările în curs de dezvoltare..
O prevalență clară a abceselor piogene a fost stabilită la persoanele cu diabet..
Abces hepatic piogen
În special Enterobacteriaceae Escherichia coli Da Klebsiella spp, sunt cea mai frecventă etiologie, deși poate fi găsită streptococ spp., Enterococ spp, Peptococ spp., Peptostreptococ spp. Da Bacteroides spp.
Abces hepatic amebic
Este mai frecvent în țările în curs de dezvoltare, fiind endemic în unele țări precum Mexic, unde reprezintă o problemă de sănătate publică..
AmibăEntamoeba histolytica) ajunge la ficat prin circulația portală, fiind cea mai frecventă formă de amebiază extraintestinală.
În general, pacientul are antecedente de a fi vizitat o zonă endemică într-o perioadă care poate cuprinde până la 5 luni anterior sau a suferit de dizenterie amibiană în decurs de 8 până la 12 săptămâni înainte de apariția simptomelor.
Abcesul ficatului fungic
Ele apar aproape exclusiv la pacienții imunosupresați cu infecție cu HIV sau care primesc chimioterapie sau cărora li s-a efectuat un transplant de organe. Administrarea de corticosteroizi sporește posibilitatea apariției acestuia.
Cazurile sunt raportate de Mucor spp și Candida spp.
Diagnostic
Pe lângă constatările clinice (hipotensiune arterială, tahicardie și tahipnee) și simptomele menționate de pacient, diagnosticul abcesului hepatic implică efectuarea de teste de laborator și studii imagistice pentru confirmarea acestuia..
În laborator, va exista o creștere semnificativă a globulelor albe din sânge, anemie, viteză ridicată de sedimentare și proteină C-reactivă (CRP)..
De asemenea, testele funcției hepatice vor fi modificate, cu transaminaze crescute, fosfatază alcalină (creșterea sa sugerează abces piogenic în 70% din cazuri) și bilirubine și scăderea proteinelor în detrimentul albuminei (hipoalbuminemie).
Raza X abdominală simplă în picioare poate prezenta semne sugestive: niveluri de aer-fluid în cavitatea abcesului. Imaginea ficatului poate fi văzută deplasată în jos, mai mare decât de obicei, sau prin deplasarea diafragmei în sus.
Dacă abcesul este subdiafragmatic, radiografia toracică poate prezenta și alterări: atelectazie și chiar revărsat pleural.
Metoda de diagnostic la alegere este ecografia abdominală, care are o sensibilitate de 85-95%. Are avantajul de a fi neinvaziv, ușor accesibil și ieftin, în timp ce poate fi terapeutic (abcesul poate fi drenat prin direcționarea puncției fine a acului).
Tomografia axială computerizată (CT) are o sensibilitate de 95-100%, cu inconvenientul costului său ridicat și nefiind disponibilă în toate siturile, dar este studiul confirmator definitiv.
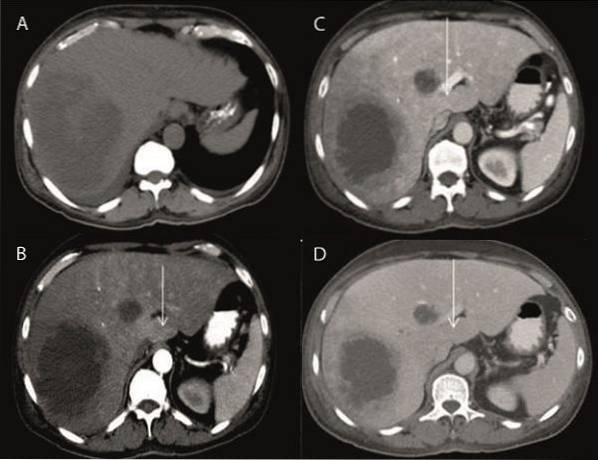
A- CT fără contrast în plan axial prezintă un abces multilocular hipodens, bine definit, în lobul ficatului drept (segmentele VII și VIII) și în segmentul medial al lobului stâng (IV b).
B- CT cu contrast în faza arterială arată o diferență regională de atenuare în lobul stâng adiacent abcesului lobului stâng al ficatului (săgeată albă) cu o creștere subtilă a densității (diferențe tranzitorii de atenuare a ficatului, THAD).
C- Faza portal: arată că THAD-ul menționat anterior în lobul stâng adiacent abcesului a devenit izodens cu restul ficatului (săgeată albă).
D- Faza târzie: încă o dată THAD rămâne izodens cu restul ficatului (săgeată albă).
De Dr. Sanjay M. Khaladkar, Dr. Vidhi Bakshi, Dr. Rajul Bhargava și Dr. VM Kulkarni [CC BY 4.0 (https://creativecommons.org/licenses/by/4.0)], prin Wikimedia Commons și modificat de autor (@DrFcoZapata)
Complicații
Complicațiile abcesului hepatic derivă în principal din originea sa.
10-20% din cazuri pot fi complicate prin ruperea abcesului cu scurgerea ulterioară a conținutului în cavitatea abdominală, ceea ce va duce la peritonită, septicemie și sepsis..
Cealaltă posibilitate este ca ruperea să apară din cauza contiguității și extinderii la structurile vecine, cea mai frecventă fiind cavitatea pleurală (abcese subdiafragmatice) care duce la empiem, cavitatea pericardică (cele situate în lobul stâng) sau mai rar la colon.
Pacienții imunocompromiși, cu hipoalbuminemie severă (malnutriție) și cu diabet sunt mai susceptibili la complicații. În acesta din urmă, riscul de complicații se triplează.
Prognoza
În general, prognosticul cazurilor diagnosticate precoce și tratate corespunzător este bun. Următorii factori de prognostic sunt slabi:
- Abcese multiple
- Volumul cavității abcesului> 500 ml
- Creșterea hemidiafragmei drepte sau revărsat pleural
- Ruptura spontană sau traumatică a abcesului cu drenaj intraabdominal
- Encefalopatie
- Bilirubină totală> 3,5 mg / dL
- Hemoglobină < 8 g/dL
- Albumină < 2 g/dL
- Diabet.
Cazurile care sunt complicate de sepsis sau șoc sunt cele care au, în general, un rezultat fatal, în special în cazul abceselor care se scurge în cavitatea toracică..
Tratament
Ca și complicațiile, tratamentul va fi orientat în funcție de cauză, pe lângă luarea în considerare a stărilor clinice (gravitate sau nu) ale persoanei în momentul diagnosticului..
În cazurile necomplicate, tratamentul de elecție este administrarea medicamentului adecvat plus drenajul abcesului, fie prin puncția acului ghidată de ecou, prin plasarea unui cateter de drenaj, fie chirurgical..
În cazul abceselor piogene, există mai multe scheme, dar combinația a două antibiotice cu spectru larg este întotdeauna utilizată (dacă nu este disponibilă posibilitatea cultivării). În toate cazurile, 2 până la 4 săptămâni de tratament.
Abcesele hepatice amebice trebuie tratate cu metronidazol timp de 7 până la 10 zile sau ulterior cu tinidazol timp de minimum 10 zile..
Abcesele fungice sunt tratate cu amfotericină B sau fluconazol timp de cel puțin 15 zile, monitorizând toxicitatea ridicată a amfotericinei.
Deși chirurgia a fost anterior modalitatea obișnuită de tratament, în combinație cu terapia medicamentoasă, progresele tehnologice au permis rezervarea acesteia pentru cazuri complicate.
Managementul trebuie să includă întotdeauna drenarea abcesului. Tehnicile de drenaj includ drenajul percutanat cu ultrasunete sau CT ghidat, drenarea plasării cateterului, drenajul chirurgical sau drenajul printr-o tehnică specială numită colangiopancreatografie endoscopică retrogradă (ERCP)..
În cazul abceselor mai mari de 5 centimetri situate în lobul drept al ficatului, plasarea unui cateter de drenaj este preferată, deoarece eșecul terapeutic de până la 50% a fost evidențiat în cazurile drenate prin aspirarea acului..
Chirurgia are indicația sa absolută în cazul abceselor situate în lobul stâng (datorită riscului de complicații cu drenaj către pericard), în abcese multiple, abcese loculate (septate intern și împărțite în cavități mici) sau atunci când a existat o răspuns slab la tratament după 7 zile de drenaj percutanat.
Referințe
- Carrillo Ñ, L; Cuadra-Urteaga, JL și colab. Abces hepatic: caracteristici clinice, imagistice și de management la Spitalul Loayza în 5 ani. Pr. Gastroenterol. Peru; 2010; 30-1: 46-51.
- Reyna-Sepúlveda, M. Hernández-Guedea, S. García-Hernández, J. Sinsel-Ayala, L. Muñoz-Espinoza, E. Pérez-Rodríguez, G. Muñoz-Maldonado. Epidemiologie și factori de prognostic ai complicațiilor abcesului hepatic în nord-estul Mexicului. Medicină universitară. 2017; 19 (77): 178-183.
- Osman K, Srinivasa S, Koea J. Abcesul ficatului: prezentare și gestionare contemporane într-o populație occidentală. NZMJ 2018; 131: 65-70.
- Wang WJ, Tao Z, Wu HL. Etiologie și manifestări clinice ale abcesului hepatic bacterian. Un studiu de 102 cazuri. Medicină 2018; 97: 38 (e12326).
- Zhang J, Du Z, Bi J, Wu Z și colab. Impactul intervenției chirurgicale abdominale anterioare asupra caracteristicilor clinice și prognosticului abcesului hepatic piogen. Medicină 2018; 97: 39 (e12290).
- Diagnosticul și tratamentul abcesului hepatic amebic necomplicat. 2014. IMSS 282-10 Ghid de practică clinică. www.cenetec.salud.gob.mx.
- Rivera J, Soler Y și colab. Abcesul ficatului amoebic complicat deschis către cavitatea pleurală. An Med (Mex) 2017; 62 (4): 293-297.
- Romano AF, González CJ. Abcese hepatice datorate mucormicozei. An Med (Mex) 2008; 53 (2): 100-103.
- Abusedera MA, El-Badry AM. Tratamentul percutanat al abcesului hepatic de dimensiuni mari. Egypt J Rad și Nucl Med 2014; 45 (1): 109-115.
- Khan A și colab. Drenajul abcesului hepatic prin aspirație cu ac versus cateter cu coadă: un studiu prospectiv. Int Surg J 2018; 5 (1): 62-68.
- Lamagrande A, Sánchez S, De Diego A și colab. Abcese hepatice Diagnosticul radiologic și tratamentul percutanat. DOI: 10.1594 / seram2014 / S-0982.



Nimeni nu a comentat acest articol încă.