
Simptome, cauze, tipuri, tratament ale accreței placentare
accreta placentară definește o afecțiune în care placenta este atașată anormal la uterul mamei. Aderența anormală a placentei produce o întârziere în expulzarea acesteia, necesitând îndepărtarea sa manuală și chiar chirurgicală. A fost descris pentru prima dată în 1937 de medicul Frederick Irving.
Placenta este o structură importantă pentru dezvoltarea embrionară și fetală. În timpul sarcinii, este o anexă uterină necesară nutriției și alimentării cu oxigen a produsului de gestație. Ancorarea placentei la uter se datorează vilozităților corionice.
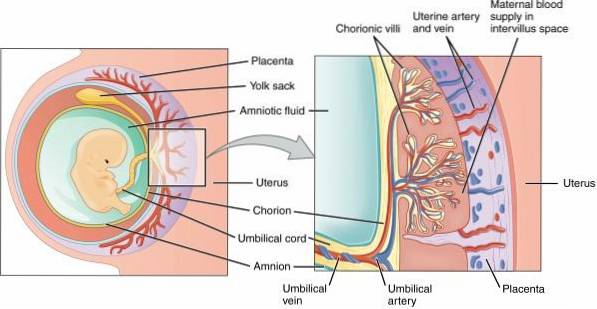
După fertilizarea ovulului de către spermă, ovulul format suferă o serie de modificări datorate diviziunii celulare. Diviziile multiple formează blastocistul, iar stratul său cel mai exterior, trofoblastul, va da naștere placentei. Celulele trofoblastice se asociază cu celulele deciduale uterine, determinând implantarea acestui organ.
Există multiple probleme asociate cu implantarea placentară, de la o locație anormală până la detașare prematură. Accreta placentară permite dezvoltarea fetală normală, dar este o complicație maternă postpartum. Hemoragia puerperală este principalul semn clinic și simptom.
Prima cauză a acreței placentare este intervenția chirurgicală uterină anterioară. Se estimează că incidența acestei anomalii a crescut în ultimii treizeci de ani, în prezent fiind de 3 la mia de sarcini. Este probabil legat de creșterea intervențiilor chirurgicale și a operațiilor cezariene în acea perioadă de timp.
Au fost descrise trei tipuri de implantare placentară anormală, în funcție de invazia vilozităților corionice în miometru: accreta, increta și percreta..
Tratamentul, în majoritatea cazurilor, constă într-o histerectomie totală imediat după naștere..
Indice articol
- 1 Simptome
- 1.1 Limitarea livrării placentei
- 1.2 Hemoragia maternă puerperală
- 1.3 Durere
- 2 Cauze
- 2.1 Cezariane anterioare
- 2.2 Sarcini multiple
- 2.3 Perioada intergenetică scurtă
- 2.4 Vârsta
- 2.5 Excizia fibromului uterin
- 2.6 Chiuretaj uterin
- 2.7 Sindromul Asherman
- 3 tipuri
- 3.1 - În funcție de adâncimea vilozităților
- 3.2 - În funcție de gradul de implementare
- 4 Tratament
- 5 Complicații
- 6 Referințe
Simptome
Inițial, semnele și simptomele clinice sunt rare. De fapt, simptomele sunt adesea absente în timpul sarcinii. Cele mai frecvente constatări clinice sunt limitarea livrării placentei și a hemoragiei materne puerperale..
Durerea nu este un simptom obișnuit, cu toate acestea, dificultatea în expulzarea placentei anexate anormal poate să o provoace..
Limitarea expulzării placentei
Acesta constă în întârzierea expulzării placentare - nașterea - care ar trebui să aibă loc în 30 de minute de la naștere. Aderența vilozităților corionice la miometru previne detașarea placentei.
Hemoragia maternă puerperală
Patul uterin gravid are o cantitate mare de sânge. În cazuri normale, postpartum, există sângerări limitate ca parte a abruptului placentar. Contracția uterină susținută contribuie la închiderea vaselor de sânge sângerate.
Atunci când există accreta, placenta se poate desprinde parțial sau nu; în ambele cazuri apare sângerare semnificativă.
Gradul de invazie a vilozităților este legat de intensitatea sângerării. Încercarea de livrare manuală nu face decât să agraveze sângerarea.
Durere
Aderența placentară la uter este nedureroasă. Diagnosticul prenatal al acrețelor placentare are loc prin observarea cu ultrasunete sau atunci când există o suspiciune clinică.
Cu toate acestea, dacă nu se dă naștere, pot apărea dureri moderate până la severe ca urmare a contracțiilor uterine..
Ca și în cazul sângerărilor, nașterea asistată sau manuală este dureroasă și este, de asemenea, contraindicată.
Cauze
Decidua este o structură liniară care se găsește în endometru și se formează în timpul sarcinii. Această structură permite ancorarea placentei, pe lângă furnizarea de oxigen, substanțe nutritive și protecție embrionului.
Decidua contribuie, de asemenea, la secreția de hormoni, factori de creștere și proteine importante, cum ar fi citokinele..
Porțiunea liniei deciduale în contact cu placenta se numește decidua basalis sau placentară. Mai exact, această porțiune din decidua menține controlul asupra creșterii și invaziei trofoblastelor. Absența sau deteriorarea decidua basalis permite invazia trofoblastică - și a vilozităților corionice - în miometru.
Orice afecțiune anormală în formarea deciduii bazale poate provoca accrete. Principala cauză a aderenței placentare este operațiile uterine anterioare, datorită potențialei cicatrici sau deteriorării aderenței care rezultă din aceste proceduri..
Cezariane anterioare
Statistic există o corelație între numărul de cezariene și posibilitatea de a prezenta accrete placentare. Cezariana este asistența chirurgicală pentru sarcină, iar atât instrumentarea, cât și nașterea manuală sunt factori care pot deteriora endometrul.
Sarcini multiple
Sarcinile repetate cresc riscul aderenței placentare. Fiecare sarcină implică traume uterine și, în consecință, posibile leziuni endometriale, cicatrici sau aderențe.
Cu cât este mai mare numărul de sarcini la o femeie, există și un risc mai mare de a prezenta retenție placentară care necesită manipulare și extracție manuală.
Perioada intergenetică scurtă
Se referă la timpul scurt care trece între o sarcină și alta la femei. Acest lucru are ca rezultat o structură uterină care nu s-a recuperat complet din sarcina anterioară..
Vârstă
Vârsta este un factor important care trebuie luat în considerare înainte de posibilitatea accreței placentare. Uterul este supus aceluiași proces de îmbătrânire ca și restul organelor. Riscul aderenței placentare datorită accreta crește odată cu înaintarea în vârstă.
S-a stabilit că vârsta peste 35 de ani este o cauză, precum și un factor de risc, al acreței placentare.
Excizia fibromului uterin
Îndepărtarea tumorilor miometriale benigne implică nu numai manipularea uterului, ci și producerea de cicatrici reziduale..
Chiuretaj uterin
În caz de avort, chiuretajul uterin este o modalitate de curățare a suprafeței endometriale. Acest lucru se face pentru a extrage rămășițele placentare și a evita sângerările datorate păstrării acestora.
Este o procedură care poate duce la leziuni endometriale sau miometriale, pe lângă cicatrici.
Sindromul Asherman
Este un sindrom cauzat de existența țesutului cicatricial endometrial care produce alterarea sau absența menstruației. Se numește sinechii intrauterine (aderențe), promovate prin chiuretaj uterin sau endometrioză.
Sindromul Asherman face dificilă existența sarcinilor, cu toate acestea, atunci când acestea apar, afecțiunea devine un factor de risc important pentru existența acreței placentare.
Tipuri
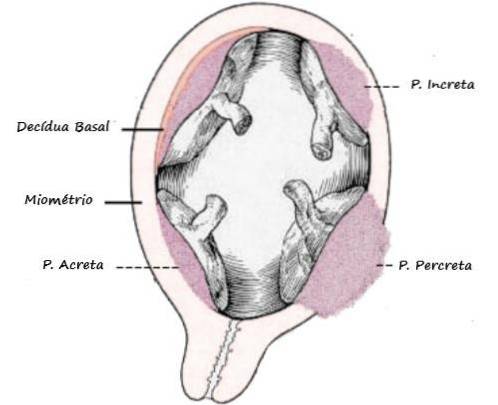
Implantarea uterină anormală poate fi clasificată în funcție de adâncimea de penetrare a vilozităților corionice în miometru. În plus, suprafața aderenței placentei față de uter oferă o altă clasificare.
- Conform adâncimii vilozităților
Există trei grade de accreta în ceea ce privește invazia miometrială: placenta accreta, increta și percreta..
Placenta accreta
Este cea mai frecventă dintre cele 3, caracterizată prin aderența placentei la miometru în absența unei linii deciduale. Apare în 70% până la 75% din cazuri, iar îndepărtarea manuală poate fi uneori luată în considerare, păstrând uterul.
Placenta increta
Apare în 15-20% din cazuri. Vilozitățile corionice ajung la mușchiul uterin. Acest tip de accreta este ferm și singura modalitate de rezoluție este histerectomia totală..
Placenta percreta
Cel mai puțin frecvent și cel mai sever tip de acreție (5-10%). În acest soi, vilozitățile trec prin miometru și pot ajunge la seroasa organului. Invazia organelor și structurilor învecinate către uter este posibilă și crește severitatea.
- După gradul de implantare
Aderența placentară poate fi totală sau parțială, în funcție de suprafața de contact placentară - miometrul.
Total
Întreaga placentă este atașată la mușchiul uterin și este o consecință a prezenței țesutului cicatricial sau a deteriorării extinse.
Leziunea endometrială anterioară predispune la absența unei linii deciduale care împiedică pătrunderea vilozităților. Când apare, histerectomia este singurul tratament posibil.
Parțial
Numită și acreta placentară focală. Se compune dintr-o porțiune a placentei atașată la miometru. Când apare, este posibil să se efectueze un tratament conservator, evitându-se astfel excizia uterină.
Tratament
Placenta accreta este o afecțiune care prezintă un risc ridicat de morbiditate și mortalitate materno-fetală. Este adevărat că atât prevenirea, cât și tratamentul conservator sunt dificile în aceste cazuri..
Îndepărtarea manuală a unei placente anormale aderente a fost descrisă ca o alternativă, mai ales în adevărata placentă accreta. Cu toate acestea, histerectomia totală este tratamentul la alegere.
Colegiul Regal de Obstetricieni și Ginecologi (RCOG) a elaborat un ghid pentru gestionarea acretelor placentare. Efectuarea unui diagnostic precoce și monitorizarea pacientului în timpul sarcinii este de o importanță vitală..
Din acest motiv, viitoarea mamă trebuie să fie informată și orientată corect înainte de posibilitatea unei histerectomii..
Elementele fundamentale care trebuie luate în considerare pentru a garanta un rezultat bun în histerectomie:
- Asistență medicală specializată de la începutul sarcinii, pe lângă supravegherea și îndrumarea pacientului.
- Planificarea actului chirurgical care include cea mai bună alternativă atât pentru anestezie, cât și pentru procedură.
- Aveți sânge și produse din sânge în momentul intervenției chirurgicale.
- Abordare multidisciplinară a îngrijirii pacientului și pregătire pentru intervenție chirurgicală.
- Aveți o cameră de terapie intermediară sau intensivă în centru unde va fi efectuată histerectomia.
Au fost descrise alte tehnici conservatoare. Ligarea sau embolizarea arterei uterine, pe lângă utilizarea metotrexatului pentru dizolvarea joncțiunii placentare.
În prezent abordarea terapeutică vizează efectuarea histerectomiei imediat după operația cezariană programată..
Complicații
Complicațiile aderenței placentare pot fi evitate prin diagnosticarea precoce, monitorizarea sarcinii și un management medical adecvat..
Când nu se cunoaște prezența acreta placentară, diagnosticul este o constatare în timpul nașterii sau cezariană. Acțiunea rapidă a personalului medical va defini prognosticul cutiei.
Complicațiile care pot apărea din acrețele placentare sunt:
- Hemoragie masivă, cu risc de hipovolemie sau șoc hipovolemic.
- Nașterea prematură, inclusiv toate complicațiile posibile de la imaturitatea fetală.
- Infertilitate, secundară histerectomiei.
- Coagulare intravasculară diseminată.
- Tromboembolism venos.
- Leziuni urologice, atât în ureter cât și în vezică.
- Formarea fistulei între vagin și vezica urinară.
- Ruptura uterină - datorită placentei acrete - este foarte rară, dar a fost descrisă.
- Moarte maternă.
Referințe
- Irving, F; Hertig, A (1939). Un studiu al placentei accreta. Recuperat de pe ajog.org
- (s.f.). Dezvoltarea placentară. Recuperat de la teachmephisiology.com
- Wikipedia (ultima revizuire 2018). Foioase. Recuperat din en.wikipedia .org
- Moldenhauer, JS (s.f.). Accreta placentară (placenta accreta). Recuperat de pe msdmanuals.com
- Argint, RM; Branch, W (2018). Spectrul de placenta accreta. New England Journal of Medicine. Recuperat de la intramed.net
- Bartels, HC; Postle, JD; Downey, P; Brennan, DJ (2018). Spectrul de placenta accreta: o revizuire a patologiei, a biologiei moleculare și a biomarkerilor. Markeri de boală. Recuperat de la hindawi.com
- Kilcoyne, A; Shenoy-Bhangle, AS; Roberts, DJ; Clark S, R; Gervais, DA Lee, SI (2017). RMN de placenta accreta, placenta increta și placenta percreta: perle și capcane. Recuperat de pe ajronline.org
- Personalul american de sarcină (ultima rev 2017). Placenta accreta. Recuperat de la americanpregnancy.org
- (s.f.). Sindromul Asherman. Recuperat de pe my.clevelandclinic.org
- Resnik, R; Silver, RM (ultima revizuire 2018). Caracteristicile clinice și diagnosticul spectrului de placentă accreta (placenta accreta, increta și percreta). Recuperat de la uptodate.com
- Resnik, R; Silver, RM (ultima revizuire 2018). Managementul spectrului placentei accrete (placenta accreta, increta și percreta). Recuperat de la uptodate.com
- Resnik, R (2011). Placenta accreta - o complicație temută și din ce în ce mai mare. Recuperat de pe medscape.com
- Moriya, M; Kusaka, H; Shimizu, K; Toyoda, N (1998). Ruptura spontană a uterului cauzată de placenta percreta la 28 de săptămâni de gestație: un raport de caz. În Revista de cercetare obstetrică și ginecologie. Recuperat de la ncbi.nlm.nih.gov
- Broyd, N (2018). Ultimele îndrumări rcog despre placenta praevia și accreta. Recuperat de pe medscape.com
- Jauniaux, ERM; Alfirevic, Z; Bhide, AG; Belfort, MA; Burton, GJ; Collins, SL; Dornan, S; Jurkovic, D; Kayem, G; Regatul, J; Argint, R; Sentilhes, L (2018). Placenta praevia și placenta accreta: diagnostic și management. Linia directoare nr. 27ª. Recuperat de la obgyn.onlinelibrary.wiley.com.



Nimeni nu a comentat acest articol încă.