
Caracteristici ale Clostridium difficile, morfologie, habitat

Clostridium difficile Este o bacterie gram pozitivă care aparține grupului de firmicute și face parte, de asemenea, din flora bacteriană a intestinului. A fost izolat în 1935 de Hall și O'Toole.
Constituie o bacterie de tip patogen, în mod specific la nivel intestinal. Infecțiile cu aceste bacterii sunt foarte frecvente la persoanele care au urmat un regim de antibiotice pe termen lung..

Aceasta este o bacterie care în ultimii ani a devenit o adevărată problemă, mai ales în spitale, deoarece numărul pacienților infectați cu aceasta crește din ce în ce mai mult. În plus, la aceasta se adaugă rezistența ridicată pe care o are la măsurile comune de igienă.
Unii specialiști consideră că poate această rezistență se datorează dezvoltării unei tulpini care a mutat, a dobândit rezistență la medicamentele convenționale și este mai virulentă.
Grupa de vârstă cea mai vulnerabilă la infecție prin Clostridium difficile vârstnicii sunt cei care, prin natura lor, au un sistem imunitar mai predispus la depresie. Acest lucru a fost demonstrat de numeroasele statistici care însoțesc diferitele studii care au fost realizate pe această temă..
Clostridium difficile este o bacterie care, dacă nu este tratată la timp, poate provoca complicații grave, inclusiv moartea.
Indice articol
- 1 Taxonomie
- 2 Morfologie
- 3 Caracteristici generale
- 4 Patogenie
- 5 Factori de virulență
- 6 Simptome
- 7 Diagnostic
- 8 Tratament
- 9 Referințe
Taxonomie
Clasificarea taxonomică a Clostridium difficile este următorul:
Domeniu: Bacterie
Divizia: Firmicute
Clasă: Clostridia
Ordin: Clostridial
Familie: Clostridiaceae
Gen: Clostridium
Specii: Clostridium difficile
Morfologie
Clostridium difficile este o bacterie care are formă de tijă (alungită). Au suprafețe cu margini rotunjite și flageli. Ele măsoară 0,5-3 microni lățime cu 6 microni lungime.
Celulele sunt înconjurate de un perete celular care este alcătuit dintr-un strat gros de peptidoglican. De asemenea, are polimeri, cunoscuți sub numele de PSI, PSII și PSIII.
Acești polimeri sunt similari cu acidul teichoic și acidul lipoteicoic, prezenți în alte bacterii gram-pozitive. Componentele membranei celulare au făcut obiectul studiului deoarece au un rol indispensabil în zona terapeutică.
În culturi, se observă colonii ușor ridicate, translucide, care au o pată cristalină. În același mod, degajă un miros caracteristic de gunoi de grajd.
ADN-ul acestei bacterii este concentrat într-un cromozom circular, care are 29% nucleotide de citozină și guanină. De asemenea, prezintă o plasmidă circulară care conține 28% nucleotide de același tip menționat..
Caracteristici generale
Este gram pozitiv
Clostridium difficile devine violet atunci când este supus petei Gram. Acest lucru indică faptul că peretele său celular conține peptidoglican, care, datorită structurii sale, reține moleculele de colorant, determinându-l să adopte culoarea menționată anterior..
Produce spori
Această bacterie produce spori atunci când condițiile de mediu sunt nefavorabile. Acești spori pot supraviețui pentru o perioadă de aproximativ doi ani în condiții dure. Odată ce acestea se schimbă și devin favorabile, sporii germinează creând noi celule ale bacteriei.
Metabolism
Clostridium difficile Are un metabolism care se bazează în principal pe fermentarea unor zaharuri, printre care principalul este glucoza. De asemenea, fermentează fructoză, manitol, manoză și celobioză..
Habitat
Această bacterie este omniprezentă. Este prezent în microbiota normală a tractului gastro-intestinal uman ca un comensal. Se găsește și în sol, nisip și fân. De asemenea, a fost izolat de animalele de fermă, rozătoare și animale domestice, cum ar fi pisici și câini..
Este patogen
Clostridium difficile este considerat un agent patogen, deoarece prin spori este capabil să genereze anumite patologii. Are o preferință pentru tractul gastro-intestinal, unde germinează și provoacă boli precum colita pseudomembranoasă.
Condiții de creștere
Această bacterie poate prospera într-o varietate de condiții de creștere. Intervalul de temperatură acceptat este cuprins între 25 și 45 ° C. Temperatura sa optimă este de 30-37 ° C.
Produce toxine
Bacteria produce două toxine, A și B. Ambele toxine acționează la nivelul celulelor epiteliale ale intestinului, declanșând o serie de modificări care duc la dezvoltarea unor patologii precum diareea asociată cu Clostridium difficile, Colită pseudomembranoasă și diaree asociată cu antibiotice.
Este catalază negativă
Această bacterie nu este capabilă să sintetizeze enzima catalază. Aceasta înseamnă că nu poate desfășura peroxidul de hidrogen (HDouăSAUDouă) în apă și oxigen.
Hidrolizează gelatina
Clostridium difficile sintetizează enzimele gelatinazei, care îi permit să provoace lichefierea gelatinei. Acest lucru este evident în culturi, în care se observă un halou transparent în jurul coloniilor..
Este indol negativ
Această bacterie nu sintetizează grupul de enzime cunoscut sub numele de triptofanaze. Datorită acestui fapt, nu este capabil să rupă indolul din molecula de aminoacid triptofan. Acesta este un test care permite diferențierea Clostridium difficile al altor bacterii și chiar al altora din gen Clostridium.
Este ureaza negativ
Bacteriile sunt capabile să hidrolizeze ureea în dioxid de carbon și amoniac. Acest lucru se datorează faptului că nu sintetizează enzima urează, deoarece nu are gene pentru aceasta..
Nu reduce nitrații
Clostridium difficile nu sintetizează enzima nitrat reductază, prin urmare nu poate reduce nitrații în nitriți. Aceasta constituie, de asemenea, un test pentru identificarea și diferențierea bacteriilor..
Patogenie
Această bacterie este un agent patogen uman recunoscut. Provoacă unele boli, cum ar fi colita pseudomembranoasă. Bacteriile intră în organism pe cale orală, în principal prin contactul cu persoanele infectate.
Cursul infecției depinde dacă formele vegetative sau sporii sunt ingerați. În primul caz, formele vii ale bacteriilor sunt eliminate în stomac, datorită nivelului ridicat de aciditate de acolo..
Mai degrabă, sporii sunt proiectați pentru a rezista condițiilor de mediu dure, rezistând astfel în mod eficient condițiilor stomacale..
Sporii reușesc să ajungă la intestinul subțire și germinează acolo, producând astfel formele vegetative ale bacteriilor. Acestea ajung la intestinul gros, unde condițiile sunt ideale pentru reproducere. Aici colonizează mucoasa, provocând apariția simptomelor care caracterizează colita pseudomembranoasă..
Această boală poate fi cauzată și printr-un alt mecanism. Atunci când oamenii sunt supuși unei terapii cu antibiotice prelungite, acest lucru face ca microbiota gastro-intestinală să sufere un dezechilibru.
Acest lucru generează faptul că Clostridium difficile, care este un locuitor obișnuit al acestei flore, proliferează necontrolat, dând loc bolii.
Factorii de virulență
Factorii de virulență care contribuie la dezvoltarea bacteriei Clostridium difficile cauzând leziuni ale mucoasei gastro-intestinale sunt următorii:
- Toxine (A și B): ambele toxine au diverse efecte asupra celulelor intestinului. Acestea includ: indică producerea de toxine, necroză hemoragică, pe lângă depolimerizarea actinei cu pierderea citoscheletului.
- Adezine: sunt molecule care sunt responsabile pentru promovarea uniunii corecte a bacteriilor cu celulele colonice umane.
- Enzime hidrolitice: printre acestea se numără: hialuronidaza, gelatinaza și L-prolina-aminopeptidaza, printre altele. Aceste enzime produc o activitate hidrolitică. La fel, ele cresc, prin mecanismele lor de acțiune, disponibilitatea nutrienților în intestin pentru bacterii..
- Spori: după cum sa indicat deja, sporii supraviețuiesc condițiilor adverse de mediu și chiar nivelului de arsuri la stomac.
Simptome
Printre cele mai proeminente simptome ale patologiei intestinale cauzate de Clostridium difficile pot fi menționate:
- Febră
- Diaree apoasă
- Durere abdominală
- Boală
- Anorexia
- Distensia abdominală
- Deshidratare
- Disconfort general
La nivelul epiteliului intestinal se pot observa anumite leziuni care indică evoluția bolii:
- Vătămare precoce (tip I): aici se observă necroza epitelială, în care există exudate și neutrofile în colon.
- Leziuni de tip II: este o ulcerație epitelială (tip vulcan), în mijlocul mucoasei intacte.
- Leziuni de tip III: aici este o ulcerație acoperită cu un fel de membrană, care este alcătuită din resturi celulare și leucocite.
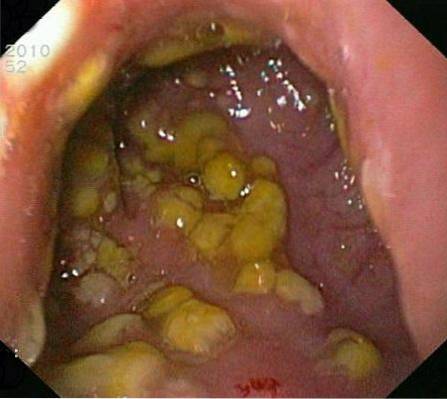
Diagnostic
Când se suspectează că o persoană poate prezenta semne și simptome ale unei infecții de către Clostridium difficile, se efectuează anumite teste pentru a o diagnostica în mod fiabil.
Printre aceste teste se numără următoarele:
- Examinarea scaunului: este prima opțiune de diagnosticare a acestei patologii. Există mai multe teste care pot fi efectuate pe scaun, inclusiv: imunoanaliza enzimatică, reacția în lanț a polimerazei (PCR) și testul de citotoxicitate celulară..
- Examen de colon: printr-o colonoscopie sau sigmoidoscopie, medicul poate aprecia direct caracteristicile mucoasei intestinului gros.
- Diagnosticul imagistic: Aceste tipuri de examene includ raze X sau tomografie axială computerizată (CT). Acestea sunt utilizate pentru a determina dacă au existat complicații din cauza infecției. Aceste tipuri de studii sunt atribuite persoanelor care au cazuri severe de infecție de către Clostridium difficile.
Tratament
Atunci când tabloul clinic este cauzat de administrarea anterioară de antibiotice, prima măsură este suspendarea medicamentului menționat. Se așteaptă ca, cu această măsură, tabelul să fie inversat.
Dacă acest lucru nu se întâmplă, se decide administrarea unui tratament antibiotic cu medicamente la care bacteriile sunt deosebit de sensibile. Dintre acestea, cele mai recunoscute și utilizate sunt metronidazolul și vancomicina..
Referințe
- Test biochimic și identificarea Clostridium difficile. Adus de pe: microbiologyinfo.com
- Chu, M., Mallozi, M., Roxas, B., Bertolo, L., Monteiro, M., Viswanathan, V. și Vedantam, G. (2016). LA Clostridium difficile Peretele celular Locul glicopolimerului influențează forma bacteriană, producția de polizaharide și virulența. Agenți patogeni PLOS. 12 (10).
- Clostridium difficile. Adus de pe: microbewiki.com
- Garza, R. Principalii factori de virulență ai Clostridium difficile și rolul acestui microorganism în colita pseudomembranoasă. Luat de la: amyd.quimica.unam.mx
- Infecție de Clostridium difficile. Luat de pe: mayoclinic.org
- Institutul de Sănătate Publică din Chile (2012). Clostridium difficile. Luat din: cl
- Kirk, J., Banerji, O. și Fagan, R. (2017). Caracteristicile Clostridium difficile învelișul celular și importanța sa în terapeutică. Biotehnologie microbiană. 10 (1) 76-90
- Meyer, L., Espinoza, R. și Quera, R. (2014, mai). Infecție de Clostridium difficile: epidemiologie, diagnostic și strategii terapeutice. Los Condes Clinical Medical Journal. 25 (3). 473-484


Nimeni nu a comentat acest articol încă.