
Fiziopatologie de izoimunizare fetală maternă, tratament

izoimunizarea fetală maternă Procesul fiziopatologic al sarcinii constă în producția maternă de anticorpi împotriva fătului - care este considerat un antigen - cu un factor RH diferit de cel al mamei, fiind sensibilizat anterior.
Această ultimă caracteristică este foarte importantă, deoarece generează diferența dintre termenii izoimunizării și incompatibilitatea. Va depinde exclusiv de incompatibilitatea sângelui dintre mamă și tată: dacă tatăl este homozigot pentru antigenul D față de mamă, 100% dintre copii vor moșteni antigenul respectiv de la tată.
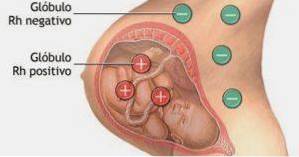
Dacă, pe de altă parte, tatăl este heterozigot în ceea ce privește antigenul D absent la mamă, probabilitatea ca copiii să moștenească acești antigeni este de 50%. Este o incompatibilitate materno-fetală severă, care afectează în principal viabilitatea fetală.
Indice articol
- 1 Diferența dintre izoimunizare și incompatibilitate
- 2 Fiziopatologie
- 3 Diagnosticul
- 4 Complicații
- 5 Tratament
- 6 Referințe
Diferența dintre izoimunizare și incompatibilitate
Incompatibilitatea se referă la răspunsul antigen-anticorp produs între mamă și făt atunci când hemotipurile sunt diferite: de exemplu, mama A, tatăl B; sau Rh- mamă, Rh + tată, dar fără trecerea globulelor roșii în circulația maternă, adică fără sensibilizare.
Pe de altă parte, în izoimunizare există deja un contact între diferitele hemotipuri necompatibile, care produce o sensibilizare la mamă și, prin urmare, anticorpii de memorie (IgG) se formează ca răspuns la antigenul prezent în globulele roșii din sânge. fătul.în principal antigenul D..
Atunci când există o incompatibilitate într-o primă sarcină, mama poate fi sensibilizată. De aceea, incompatibilitatea stabilește rar boala hemolitică a nou-născutului, doar în 0,42% din cazuri..
Acest lucru se datorează faptului că în prima sarcină se formează anticorpi IgM de fază acută care, datorită greutății lor moleculare mari, nu traversează membrana placentară..
Este necesar doar să treceți 1 ml de sânge fetal prin membrana placentară pentru a iniția un răspuns imun. Cantități mai mici pot spori imunitatea secundară.
Odată ce femeia este sensibilizată, sistemul imunitar matern este capabil să producă cantități mari de anticorpi anti-Rh pentru cantități mici de sânge fetal..
Fiziopatologie
Izoimunizarea maternă la factori sau antigeni ai membranei celulelor roșii din sânge duce la o afecțiune numită boală hemolitică a nou-născutului.
Această izoimunizare apare în principal prin două mecanisme de stimulare antigenică: injecție sau transfuzie de sânge incompatibilă și sarcină heterospecifică. Poate exista și izoimunizare în cazul transplanturilor de organe.
Isoimunizarea poate apărea în momentul nașterii, odată cu efectuarea amniocentezei și chiar în cazul avorturilor produselor incompatibile.
10% dintre mame pot fi izoimunizate după prima sarcină, 30% după a doua și 50% după a treia sarcină.
Apoi, când o cantitate de sânge fetal traversează membrana placentară și intră în circulație pentru a se amesteca cu sângele matern, sistemul imunitar matern recunoaște aceste noi celule roșii ca antigeni și începe producția de anticorpi anti-IgG Rh pentru a „distruge” fătul. celule rosii..
Acești anticorpi au, de asemenea, capacitatea de a traversa membrana placentară și de a provoca hemoliza eritrocitelor fetale și chiar continuă să producă hemoliză în perioada neonatală. Din acest motiv, se numește boală hemolitică a nou-născutului..
Anticorpii anti-D predispun celulele roșii din sânge pozitive (de la făt) la distrugerea timpurie a splinei și s-a demonstrat că atunci când cantitatea de anticorpi este excesivă, există și distrugerea ficatului.
Când anticorpii s-au format și pacientul prezintă titruri pozitive - indiferent de gradul titrării - mama este considerată izoimunizată.
Diagnostic
Toate femeile însărcinate ar trebui supuse unei analize de sânge, pentru a determina grupa ABO și factorul Rh.
Conform rezultatului, dacă factorul Rh matern este negativ, ar trebui efectuat testul indirect Coombs, pentru a determina prezența anticorpilor circulanți în sângele matern..
Testul Coombs este un test hematologic și imunologic, care este, de asemenea, cunoscut sub numele de testul antiglobulinei, care constă în obținerea unei probe de sânge prin puncție venoasă pentru a determina dacă există prezența anticorpilor împotriva antigenilor celulelor roșii din sânge..
La mamă se efectuează testul indirect Coombs, care va detecta prezența în sângele matern a anticorpilor IgG circulanți direcționați către antigenii membranari din alte celule roșii din sânge..
La făt, se efectuează testul direct Coombs, care permite identificarea prezenței anticorpilor anti-eritrocite IgG pe suprafața celulelor roșii din sânge..
Complicații
Cea mai frecventă și periculoasă complicație a izoimunizării este boala hemolitică a nou-născutului, care provoacă hemoliza eritrocitelor cu complicații consecvente pentru copil..
În raport cu viteza și amploarea hemolizei, fătul va fi anemic. Severitatea fătului intrauterin va depinde de severitatea respectivei anemii..
Anemia severă duce la înființarea unei entități patologice cunoscute sub numele de hydrops fetalis sau hydrops fetalis, care se caracterizează prin edem sever secundar scurgerii masive de fluide în organele și țesuturile fătului..
Această anemie are ca rezultat intensificarea eritropoiezei ca mecanism compensator, atât în măduva osoasă, cât și în ficat, adăugând la tablou hiperplazia medulară și hepatosplenomegalie evidentă..
Hepatomegalia însoțită de hiperbilirubinemie - produs al eliberării excesive de bilirubină prin hemoliză masivă - produce icter sever care poate fi depus în creier.
Această entitate de boală se numește kernicterus, care se caracterizează prin leziuni cerebrale, convulsii și chiar moarte din depozitele de bilirubină din creier..
Tratament
Tratamentul izoimunizării este îndreptat spre profilaxia complicațiilor și poate fi inițiat atât în uter, cât și la nou-născut.
Pentru tratamentul intrauterin, tratamentul este transfuzia directă intrauterină a sângelui cu factor Rh, cu scopul de a corecta anemia, hiperbilirubinemia și minimizarea hemolizei.
Pentru tratamentul postpartum, transfuzia de schimb este metoda de alegere. Acesta constă în schimbul sângelui nou-născutului cu sânge Rh; adică există o înlocuire a sângelui nou-născutului cu unul care nu prezintă antigenul la suprafața acestuia.
Transfuzia de schimb urmărește să corecteze hiperbilirubinemia, reducând hemoliza, pentru a evita riscul de kernicter. Fototerapia poate fi utilizată și pentru tratarea icterului și prevenirea hiperbilirubinemiei severe..
Ca tratament profilactic, pentru izoimunizarea maternă este indicată imunoglobulina Rho D (cunoscută sub numele de RhoGAM), intramuscular.
Este indicat la femeile Rh cu parteneri Rh + în primele săptămâni de sarcină, înainte ca sistemul lor imunitar să înceapă să producă anticorpi anti-Rh..
Cu acest vaccin, sensibilizarea maternă este evitată prin injectarea a 300 mg de imunoglobulină Rho D, care permite neutralizarea a aproximativ 30 ml de sânge de la făt. Poate fi indicat și postpartum sau post-avort la mamele Rh-.
Referințe
- Francisco Uranga. Obstetrică practică. Ediția a V-a. Editorial Intermédica. Imunohematologie obstetrică. P. 825-844.
- Jorge Hernández Cruz. Sapiens Medicus. Incompatibilitate vs izoimunizare. Recuperat de pe: sapiensmedicus.org
- Hector Baptista. Utilitatea testului antiglobulinic direct în screeningul neonatal. (2007) Recuperat de pe: scielo.org.mx
- Dharmendra J. Nimavat. Pediatric Hydrops Fetalis. 25 iul. 2017. Medscape. Recuperat de pe: emedicine.medscape.com
- Baptista GHA, Trueba GR, Santamaría HC. Grupuri sanguine importante din punct de vedere clinic, în afara sistemelor ABO și Rh. Mexic: Editorial Prado; 2006. pp. 145-159



Nimeni nu a comentat acest articol încă.