
Caracteristicile Cryptococcus neoformans, morfologie, patologie
Cryptococcus neoformans este o drojdie oportunistă care provoacă criptococoză pulmonară, pneumonie acută atipică și meningită cronică. La început s-a crezut că acest microorganism era o specie uniformă, dar mai târziu a fost împărțit în patru serotipuri (A-D) și trei soiuri (neoformani, grubii și gattii).
În prezent, au fost propuse următoarele divizii: C neoformanți var. grubii (serotip A) cu 3 genotipuri (VNI, VNII, VNB); C neoformanți var. neoformanilor (serotip D sau VNIV); și alte 5 specii, C. gattii, C. bacillisporus, C. deuterogattii, C. tetragattii și C. decagattii (serotipurile B / C sau VGI-IV).
Deși soiurile au caracteristici epidemiologice diferite, patogenitatea în sine este aceeași, din acest motiv sunt numite ca un întreg Cryptococcus neoformans.
Este o ciupercă omniprezentă la nivel mondial. Oamenii se infectează atunci când respiră ciuperca, dar boala nu este contagioasă de la persoană la persoană..
C. neoformanți Este larg distribuit în natură, mai ales se găsește în soluri alcaline, bogate în azot. Solurile care îndeplinesc aceste condiții sunt cele care au material vegetal în descompunere amestecat cu excremente de păsări (curcani, porumbei, pescăruși, printre altele), dar aceste animale nu sunt afectate de boală.
Liliecii, la rândul lor, servesc ca purtători mecanici ai ciupercii. Cei mai vulnerabili oameni sunt cei care sunt în contact strâns cu păsările, de exemplu, cei care lucrează la fermele de păsări, curățătorii de pătrate frecventate de porumbei, arheologi și exploratori de peșteri.
Pe măsură ce microorganismul crește din abundență în fecalele porumbeilor, o pasăre strâns legată de planificarea urbană, o metodă de control este reducerea populației de porumbei și decontaminarea siturilor cu alcali..
Indice articol
- 1 Caracteristici generale
- 2 Factori de virulență
- 3 Taxonomie
- 4 Morfologie
- 4.1 Caracteristici microscopice
- 4.2 Caracteristici macroscopice
- 5 Patogenie
- 6 Patologie
- 6.1 Meningita cronică
- 7 Diagnostic
- 7.1 Examinarea directă
- 7.2 Cultivare
- 7.3 Teste de laborator
- 7.4 Detectarea antigenelor capsulare ale Cryptococcus neoformans
- 8 Tratament
- 9 Referințe
Caracteristici generale
De cele mai multe ori infecția la om apare la persoanele cu un sistem imunitar deprimat, motiv pentru care este clasificată ca un microorganism oportunist.
Cu toate acestea, o cantitate mare de ciuperci inhalate de o persoană imunocompetentă ar putea dezvolta boala chiar și într-un mod generalizat și progresiv.
Înainte de epidemia ridicată de SIDA, Statele Unite raportau o rată de contaminare de două cazuri pe milion de locuitori, cu aproximativ 300 de cazuri pe an.
Astăzi, 96% din cazurile raportate aparțin persoanelor cu SIDA, deși acestea pot varia în funcție de rata de infecție cu pacienții cu HIV.
Factorii de virulență
Principalii factori de virulență disponibili pentru Cryptococcus neoformans sunt după cum urmează:
-În primul rând, capsula care este constituită de glucuronoxilmannan (GXM).
-Pe locul al doilea se află produsele extracelulare pe care le secretă, printre acestea: urează, lacază și melanină.
Taxonomie
Regatul: Ciuperci
Phylum: Basidiomycota
Clasă: Tremellomycetes
Ordin: Tremellales
Familie: Tremellaceae
Gen: Criptococ
Specii: neoformanilor
Morfologie
Caracteristici microscopice
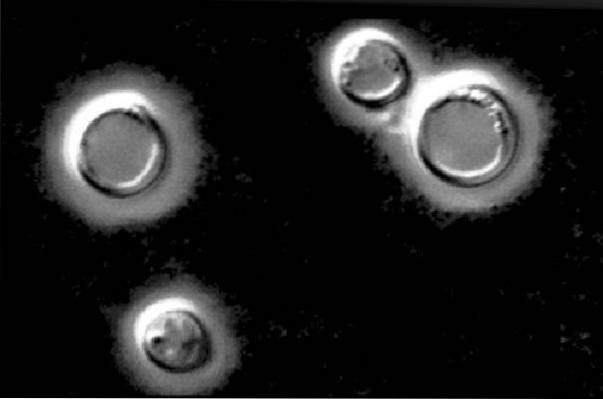
Cryptococcus neoformans Microscopic este o drojdie rotundă sau ovoidă cu diametrul de 4-6 µm, adesea înmugurită. Se caracterizează prin prezentarea unei capsule mari de carbohidrați cu un diametru de până la 25 µm sau mai mult.
Caracteristici macroscopice
Coloniile din Cryptococcus neoformans în mediile de cultură sunt caracteristice drojdiilor cu consistență mucoidă, lucioase și de culoare crem. Aceste colonii se dezvoltă în 2 sau 3 zile de incubație.
Formarea unui filament atunci când suprafața coloniei este ridicată cu o buclă este un indiciu al existenței unui material capsular abundent.
Formele teleomorfe (sexuale) cu hife și bazidiospori nu au fost observate în natură, deși se crede că acesta poate fi modul în care trăiesc în mediu, dar au fost produse în laborator în condiții speciale.
Celor obținute din C. neoformanți se numeste Filobasidiella neoformans și cele cultivate din soi C. gattii se numeste Filobasidiella bacillispora.
Patogenie
După inhalare, Cryptococcus neoformans ajung în alveolele în care capsula joacă un rol fundamental în virulență.
Capsula GXM este cunoscută a fi antifagocitară și are diverse efecte imunomodulatoare, cum ar fi interferența cu prezentarea antigenului, migrarea leucocitelor, inducerea anticorpilor specifici și dezvoltarea unui răspuns imun celular de tip T.H1.
În acest fel, prima linie de apărare este dezactivată, ceea ce permite microorganismului să se răspândească în afara plămânului, migrând către SNC, pentru care are o mare afinitate..
Se crede că traversează bariera hematoencefalică în cadrul macrofagelor. Supraviețuirea în interiorul celulei imune se datorează producției de melanină, care interferează cu distrugerea oxidativă.
Acolo convertește catecolaminele în melanină datorită enzimei lacază, care asigură protecție oxidativă în SNC. La pacienții imunosupresați este frecvent ca infecția pulmonară să se răspândească și să ajungă la SNC și la alte organe.
Histologic, se observă de la o ușoară inflamație până la formarea granuloamelor tipice.
Patologie
Infecția inițială la nivel pulmonar este de obicei asimptomatică sau foarte ușoară, cu o producție minimă de spută. Infecția devine evidentă atunci când apar simptomele clinice ale meningitei cronice. Formele cutanate sau osoase sunt rare și sunt consecința unei infecții sistemice.
Meningita cronică
Are un debut lent și insidios, cu febră slabă și cefalee care progresează treptat către starea mentală modificată (pierderea memoriei sau modificări ale personalității), cu remisii spontane și exacerbări.
Pe măsură ce boala progresează, semnele și simptomele caracteristice ale meningitei devin prezente, cum ar fi: rigiditatea gâtului, sensibilitatea gâtului la atingere, testele pozitive la genunchi și picioare (semne Brudzinski și Kernig).
În cazurile de criptocomoame localizate există paralizie, hemipareză, convulsii Jacksoniene, vedere încețoșată, diplopie, oftalmoplegie, vorbire bâlbâială, vedere dublă, papilemă și mers nesigur.
Pentru toate aceste manifestări clinice, este necesar să se facă un diagnostic diferențial cu tumoare cerebrală, abces cerebral, boală degenerativă a SNC sau orice meningită bacteriană sau de altă natură fungică.
Pe măsură ce boala progresează, pot exista pierderi în greutate, stare de rău, febră, greață, vărsături și amețeli..
În cazurile severe, fulminante, se observă agitație, iritabilitate, confuzie, halucinații, psihoze, delir, comă și moarte. Majoritatea celor afectați sunt imunosupresați, această afecțiune fiind foarte frecventă la pacienții cu SIDA..
Presiunea LCR poate fi crescută. Poate prezenta o creștere a concentrației proteinelor cu pleocitoză cu predominanță de limfocite, unde glucoza este normală sau scăzută..
Pacientul poate prezenta leziuni pe piele, plămâni sau alte organe. Boala, dacă nu este tratată, este fatală.
Diagnostic
Probele ideale sunt LCR, exsudate, spută, urină și ser..
Examinare directă
Suporturile umede sunt preparate direct din sedimentul probei centrifugate sau de preferință amestecate cu cerneală India, o tehnică ideală pentru a evidenția ciuperca și unde capsula iese în evidență extraordinar.
Este nevoie de personal bine instruit pentru a evita confuzia limfocitelor cu drojdia
Are o sensibilitate de 50% pentru pacienții infectați cu HIV și de 74-88% pentru pacienții cu HIV-pozitivi..
Cultură
Crește pe agar de sânge, agar de ciocolată și agar Sabouraud la ambele la 25 sau 37 ° C, fără cicloheximidă, deoarece acesta din urmă inhibă creșterea acestuia.
Tulpinile cultivate pot fi inoculate în șoareci experimentali pentru a determina patogenitatea acestora. Se pot cultiva și în agar de făină de porumb unde C. neoformanți nu formează hife în contrast cu alte ciuperci.
Testele biochimice trebuie efectuate pentru a face diferența dintre C. neoformanți din alte Cryptococcus precum C. albidus, C. laurentii, C. luteolus, C. terreus Da C. uniguttulatus.
Teste de laborator
Ureaza este pozitivă în 2 ore de incubație la 35 ° C cu agar sau bulion de uree Christense, deși există teste rapide de detectare a ureei descrise de Zimmer și Roberts cu rezultate pozitive în 10 până la 30 de minute.
Un alt test util este dovada producției unui pigment maro în prezența substratului pentru fenol oxidază..
În acest scop, se utilizează agar de semințe de canar de la Satib și Senskau și acid cafeic, puternic inoculat (inocul mare) și incubat la 37 ° C timp de o săptămână. Apariția unui pigment maro până la roșcat sau castaniu este un test patognomonic pozitiv pentru C. neoformanți.
Nu reduc nitrații în nitriți și nu asimilează glucoză, maltoză, zaharoză, trehaloză, galactoză, celobioză, xiloză, rafinoză și dulcitol, în timp ce nu asimilează lactoză sau melibioză.
Cu toate acestea, aceste teste sunt mai puțin fiabile și nu au fost efectuate în laboratoare de mult timp..
Detectarea antigenelor capsulare ale Cryptococcus neoformans
Uneori nu este posibil să se vadă drojdie în probe, dar acest lucru nu înseamnă că nu există infecție cu Cryptococcus neoformans.
Ciuperca produce un număr mare de capsule la nivel pulmonar și sistemic. Din acest motiv, antigenul capsular GXM poate fi dizolvat și ușor detectat în LCR și ser cu antiseruri specifice prin tehnica de aglutinare a latexului..
Testul poate fi cuantificabil, făcându-l ideal pentru prognosticul și evaluarea eficacității tratamentului, deși datorită naturii traumatice a prelevării unui eșantion de LCR, nu este foarte fezabil să se repete examenul pentru a face această urmărire..
Acesta este un mod foarte simplu de a pune diagnosticul, la fel ca metodele de imunoanaliză enzimatică..
Detectare Cryptococcus neoformans prin tehnologiile sondei de acid nucleic, este o altă alternativă excelentă pentru identificarea rapidă și sigură.
Tratament
Flucitozina este eficientă, dar au apărut mutanți rezistenți. Amfotericina B intravenoasă este o altă alternativă foarte eficientă.
În meningită este necesar să se utilizeze ambele medicamente timp de câteva luni, urmate de un curs prelungit de fluconazol. 75% sunt vindecați, dar după tratament pot apărea recăderi la unii pacienți, necesitând cicluri terapeutice repetate.
Referințe
- Colaboratori Wikipedia. Filobasidiella. Wikipedia, enciclopedia gratuită. 16 februarie 2018, 19:39 UTC. Disponibil la: https://en.wikipedia.org, 2018.
- "Cryptococcus neoformans." Wikipedia, enciclopedia gratuită. 28 august 2018, 13:28 UTC. 2 decembrie 2018, ora 18:29
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004). Diagnosticul microbiologic. (Ed. A 5-a). Argentina, Editorial Panamericana S.A.
- Forbes B, Sahm D, Weissfeld A (2009). Diagnosticul microbiologic Bailey & Scott. 12 ed. Argentina. Editorial Panamericana S.A;
- Ryan KJ, Ray C. 2010. Sherris. Microbiologie Medical, Ediția a 6-a McGraw-Hill, New York, S.U.A.
- González M, González N. Manual de Microbiologie Medicală. Ediția a II-a, Venezuela: Direcția mass-media și publicații a Universității din Carabobo; 2011.
- Maziarz EK, Perfect JR. Criptococoza. Infect Dis Clin North Am. 2016; 30 (1): 179-206.
- Sistemul nervos central și Cryptococcus neoformans. N Am J Med Sci. 2013; 5 (8): 492-3.



Nimeni nu a comentat acest articol încă.